Когда и как проводят имплантацию
Тот факт, что истинное ощущение «беременности» после переноса эмбриона в успешном протоколе проявляется в течение недели, объясняется самой процедурой, такой как экстракорпоральное оплодотворение.
Оптимальное время для оплодотворения — овуляция. В этот день берется яйцеклетка, в течение дня происходит слияние мужского и женского компонентов. Полученные диплоидные клетки отправляют в инкубатор на 3-5 дней.
Посев проводят на 3–5 сутки. Отсюда термины «день после овуляции» (DPO), «день после инфузии» (DPP) и временной интервал между этими датами.
7/9 DPP — это примерно 13 DPO. В этот момент эмбрион прикрепляется к стенке матки и начинает процесс гормональных изменений в организме матери для собственных нужд.
Результат: Ощущения при успешном протоколе 7 DPP такие же, как при наступлении нормальной беременности.
В дополнение к мгновенному переносу, то есть немедленной трансплантации диплоидных клеток, в том же менструальном цикле, используется метод криопереноса, когда используются замороженные клетки, оплодотворенные во время предыдущих попыток ЭКО.
Криометод позволяет избежать повторной фазы гормональной стимуляции яичников. Использование замороженных клеток — более щадящий способ для женского организма, а ощущения после криопереноса при успешном протоколе такие же, как при естественной беременности.
Какова вероятность удачного протокола
В среднем 40-45%.
Больше шансов на успешную беременность при повторной имплантации пятидневных эмбрионов.
Также используется двухэтапный метод переноса: на 2 и 5 дни или на 3 и 6. В этом случае вероятность положительного результата увеличивается вдвое.
ВАЖНЫЙ!
важно помнить: результат ЭКО зависит от возраста женщины, состояния ее здоровья, непосредственной причины бесплодия и уровня клиники, в которой проводится процедура.
Признаки, позволяющие определить, что наступила беременность
Сама процедура ЭКО абсолютно безболезненна.
Но женщины, подвергшиеся подобным манипуляциям, с первых часов и дней прислушиваются к своему телу с особым вниманием, боятся пропустить малейшие изменения. Это легко понять: в большинстве случаев у них много печальных переживаний. В результате они находят (изобретают) в себе все ощущения, необходимые при беременности в успешном протоколе для 3 DPP, а это еще слишком рано для надежного определения.
Если все получилось, слабость, сонливость или наоборот бессонница, головокружение, тошнота, тяжесть внизу живота, рвота наступит не ранее, чем через неделю после подсадки. И не в одиночку, а в результате изменения уровня гормонов.
Объективные показатели и ощущения в успешном протоколе 11 DPP (чаще 12-13):
- повышение базальной температуры;
- отсутствие в нужный момент менструации;
- набухание груди, изменения ареолы (потемнение и «бугорки Монтгомери»);
- гормон ХГЧ в крови и моче.
Главный и самый надежный показатель наступления беременности — количество хорионического гонадотропина (ХГЧ). Его уровень и динамика роста — показатель того, что зародыш прижился и развивается.
На 14-й день в образце мочи будет достаточно ХГЧ, чтобы провести быстрый анализ, и если «процесс начался», вы увидите две любимые полоски.
Как развивается эмбрион при удачном протоколе ЭКО, и что ощущает женщина
Все женщины разные, и речь идет только о «средней температуре по больнице». Обычные дневные ощущения при успешном протоколе ЭКО по мере развития эмбриона (постепенно) выглядят следующим образом:
| 1 | После имплантации бластоцит освобождается от мембраны | Нет симптомов |
| 2 | Начало прикрепления к стенке матки | ————- |
| 3 | Растение | Нарушения сна, беспокойство, беспокойство, небольшие пятна из-за повреждения капилляров в матке при прикреплении эмбриона |
| 4 | ————- | Тянущие ощущения внизу живота и пояснице, небольшое повышение температуры, головная боль |
| 5 | Завершение завода | Набухание груди, вялость, сонливость |
| 6 | Начало производства ХГЧ | Усиливаются тянущие боли в пояснице и животе: аналогичные ощущения при успешном протоколе 6 DPP возникают, если вы долго лежите или сидите в одном положении |
| 7 | Рост ХГЧ | Возможны маточные боли, тошнота, рвота |
| восемь | ————- | Бессонница, боли в груди и внизу живота, тошнота, частые потребности в туалете, повышенная утомляемость |
| девять | ————- | ———— |
| 10 | ————- | ———— |
| одиннадцать | ————- | Повышенная чувствительность сосков, тяжесть внизу живота, вялость и утомляемость; слизистые выделения из влагалища |
| 12 | ————- | Симптомы те же; аптечный тест в это время с большой вероятностью покажет беременность |
Уровень ХГЧ и ощущения в успешном протоколе для 12 ДПП позволяют однозначно судить о наступлении беременности.
Какие ощущения должны насторожить
То, что изменения в организме и признаки токсикоза в первые дни после пересадки не являются гарантией успеха, не означает, что они надуманы.
Из-за денег, которые стоит ЭКО, вы имеете право снова побеспокоить врача. Надеюсь, вы будете уверены, а психологический комфорт важнее, чем когда-либо.
Срочно обращаться к специалисту в случае:
- резкая боль внизу живота; любой — не всегда ты сам определяешь, что болит: кишечник, мочевой пузырь или проблемы в матке;
- обильные выделения или кровотечение;
- высокая температура.
Пример: на пятый день имплантация эмбриона завершена, при этом капилляры в матке повреждены. Кровянистые кровянистые выделения и дискомфорт при успешном протоколе на 5 ДПП прекращаются, но если они продолжаются, они усиливаются, плюс живот болит все сильнее — беременность в опасности, срочно бегите к врачу!
Ощущения по дням после посадки эмбриона
1 день
Могут возникать боли в животе или пояснице, выделения из влагалища без запаха и повышенное кровообращение
2 день
Никаких неприятных ощущений.
день 3
Иногда немного повышается температура, нарушается сон, женщина испытывает необъяснимое беспокойство.
4 день
У женщин могут быть разные ощущения: тянущие боли внизу живота, в пояснице. Температура в целом нормальная, но может подниматься до 37,1 ° C.
день 5
Дискомфорта в животе нет, но некоторые чувствительные женщины испытывают боли в молочных железах и живот вздувается. При сдаче теста на беременность появляется вторая слабая серия.
6 день
После длительного лежания боли в пояснице и животе усиливаются.
день 7
Грудь продолжает болеть и опухать, в матке появляются легкие боли.
день 8
Возникают различные неприятные ощущения: плохой сон, частое мочеиспускание, раздражающие боли в животе, напоминающие менструальные периоды, боли в молочных железах, несварение желудка, тошнота.
день 9
Состояние удовлетворительное, боли исчезают, тест на беременность показывает положительный результат.
день 10
Усиливаются ощущения, свидетельствующие о беременности: плохое самочувствие, быстрая утомляемость, частые позывы к мочеиспусканию, боли в груди, симптомы раннего токсикоза.
день 11
Повышается температура тела, повышается чувствительность сосков, наблюдается резкая смена настроения, появляется тяжесть внизу живота, выделение слизи из влагалища, сонливость, повышенная утомляемость. Тест на беременность положительный.
12 дней
Он ничем не отличается от предыдущего дня. Поднялся уровень ХГЧ, что свидетельствует о беременности.
Окно имплантации
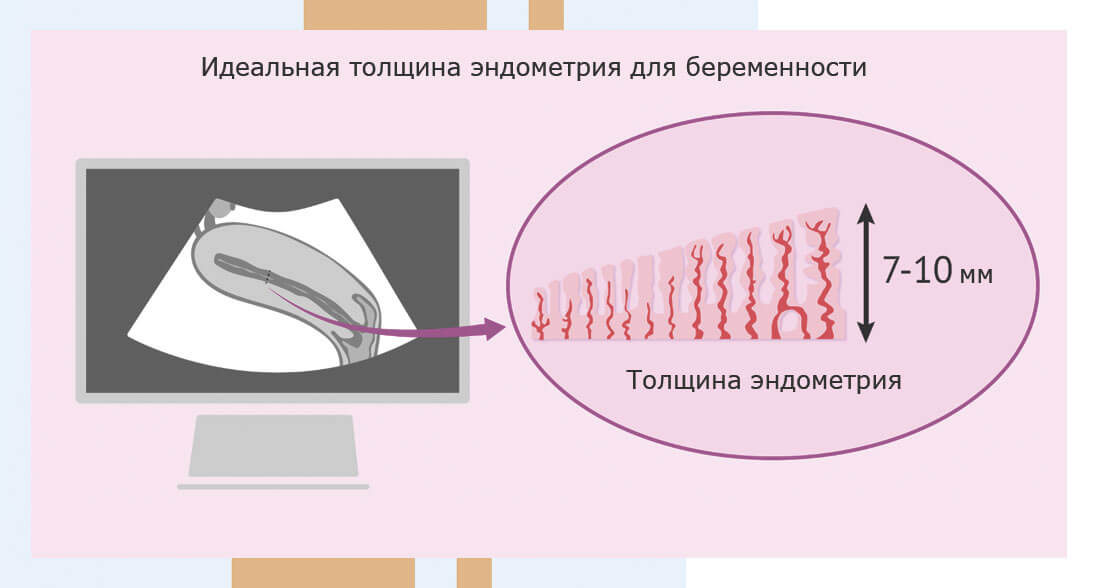
Окно имплантации — это относительно короткий период времени, в течение которого эмбрион, скорее всего, будет имплантирован. Точное определение окна имплантации — решающий фактор для успешной беременности. В естественном цикле начало окна совпадает с 6-8 днями после овуляции. Именно в этот период яйцеклетка, оплодотворенная спермой и прошедшая через маточные трубы, попадает в подготовленную слизистую оболочку матки. Наиболее точный способ определения окна имплантации — биопсия эндометрия с последующим патоморфологическим исследованием материала, но эта процедура проводится только по строгим медицинским показаниям, если есть подозрение на патологию слизистой оболочки матки. В остальных случаях открытие окна определяется путем измерения толщины эндометрия с помощью УЗИ матки. На момент переноса эмбрионов показатель должен составлять 9-11 см.
Подробнее о методике определения зрелости ЭРА-пробы эндометрия в этом материале — обратите внимание на altravita-ivf.ru)
Контроль уровня углекислого газа и температуры в инкубаторе
Во время манипуляций, направленных на оплодотворение яйца, помимо выращивания эмбриона важно поддерживать не только определенную температуру, но и уровень кислорода, влажности, углекислого газа. Инкубаторы, используемые нашей клиникой, имеют встроенные термометры и датчики, которые регулируют и измеряют эти показатели. Однако для дополнительного контроля их также нужно удалить вручную. Наши эмбриологи проводят измерения с использованием независимых инструментов. Полученные показания сравниваются с отображаемыми на дисплее инкубатора.
Показания и противопоказания
Показания:
- неудачные попытки экстракорпорального оплодотворения в прошлом;
- высокий риск осложнений;
- наличие противопоказаний к переносу эмбрионов — травмы, острые инфекционные заболевания;
- желание пары в будущем завести второго ребенка;
- желание подарить материал другим бездетным парам.
Противопоказания к криопротоколу делятся на две группы: абсолютные и относительные. В первую группу входят:
- тяжелые соматические заболевания, представляющие опасность для жизни и здоровья женщины;
- аномалии половых органов, при которых невозможно вынашивать и родить здорового ребенка;
- онкологические заболевания;
- психические отклонения.
К относительным противопоказаниям можно отнести:
- доброкачественные новообразования органов репродуктивной системы, требующие хирургического лечения;
- гормональный дисбаланс;
- обострение хронических стоматологических заболеваний;
- недавняя травма, операция.
При наличии относительных противопоказаний перенос переносится на более благоприятное время.
Поддержка гормональными препаратами после переноса эмбрионов в матку
В большинстве случаев после переноса эмбриона в матку пациенту назначают курс гормональной терапии для поддержания функции желтого тела. Женщина принимает препараты, содержащие прогестерон (микронизированный прогестерон, «Утрожестан», «Дюфастон» и др.). У некоторых пациентов кровянистые выделения из половых путей и тянущие боли внизу живота могут возникать из-за гормональной терапии.
Введение препаратов, содержащих прогестерон, осуществляется по разным схемам и в разных дозировках. Их назначает врач индивидуально для каждого пациента в зависимости от уровня выработки эндогенных гормонов и состояния эндометрия. При сильных тянущих болях обязательно следует обратиться к врачу. Самостоятельно назначать препараты категорически недопустимо.
Криопротокол в стимулированном цикле
Этот вариант используется в тех случаях, когда в предыдущих программах ЭКО не было реакции яичников на ЗГТ и слизистая оболочка матки не достигла необходимой степени зрелости. Для стимуляции овуляции женщине вводят ХГЧ. Как только происходит овуляция и эндометрий достигает желаемой толщины, размороженные эмбрионы переносятся.
Другие симптомы имплантации эмбриона
Во время имплантации эмбриона у женщин:
- опухоль груди
- перепады настроения, вызванные гормональными изменениями;
- давление на мочевой пузырь,
- чувствительность к запахам.
Стенки влагалища утолщаются и увеличивается количество выделяемой слизи, защищая матку от инфекций во время беременности.
Имплантация эмбриона — это индивидуальный процесс. Однако на ранних сроках беременности обычно появляются утомляемость, повышенная сонливость, боли в животе и спине, изменение вкусовых предпочтений.
Когда и сколько переносить эмбрионов в маточную полость?
В нашей клинике эта проблема решается индивидуально для каждой семейной пары. Исходя из оценки качества эмбрионов, их можно перенести через 3 или 5 дней после пункции. Возможен также двойной перевод (на 3 и 5 дни). Перед началом переноса репродуктолог обсуждает с супругами эмбриологическую ситуацию: сколько эмбрионов, какого качества, сколько будет перенесено, сколько можно заморозить методом витрификации, то есть замораживанием, минуя лед этап. Для пациентов центра OXY мы переносим в полость матки не более 2-х эмбрионов, согласно международным стандартам, чтобы снизить риск многоплодной беременности.
Преимущества и недостатки
Основные преимущества криопротокола:
- повысить вероятность наступления беременности, даже если в анамнезе есть неудачные попытки ЭКО;
- возможность использования даже при угасании репродуктивной функции;
- минимизировать количество стимуляций суперовуляции при ЭКО;
- профилактика синдрома гиперстимуляции яичников;
- возможность выбрать наиболее благоприятное время для имплантации;
- снизить вероятность осложнений при беременности;
- относительно невысокая стоимость.
Недостатков криопротокола всего два. Во-первых, участие в программе возможно только при наличии достаточного количества полноценных эмбрионов. Во-вторых, паре придется заплатить за хранение эмбрионов.
Этапы переноса эмбрионов
Перенос эмбриона состоит из трех этапов:
- оттаивание;
- перенос в полость матки;
- поддерживающая гормональная терапия.
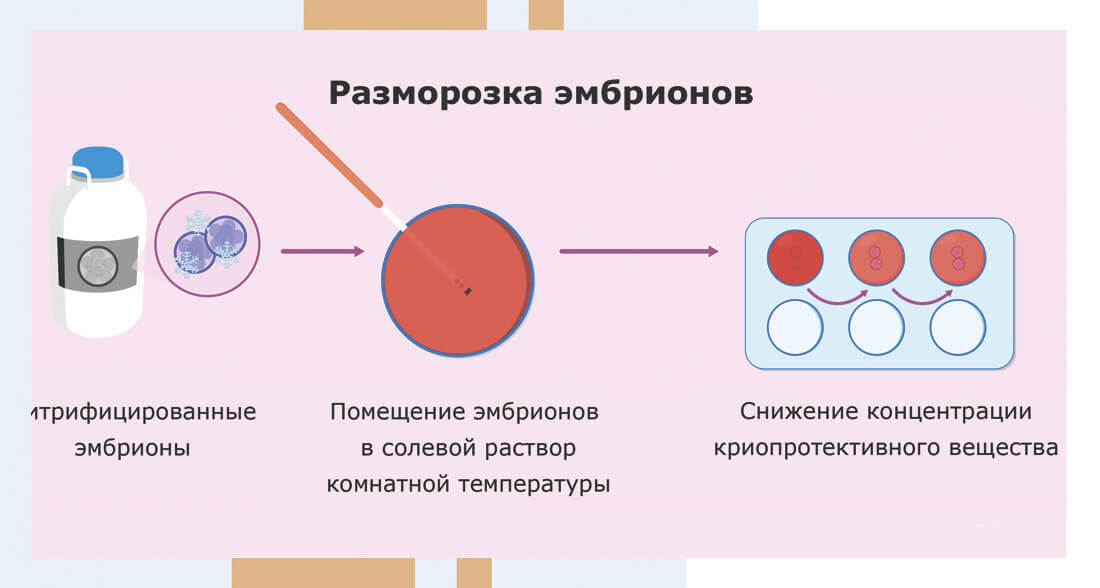
Эмбрионы размораживают при комнатной температуре за несколько часов до переноса. После размораживания эмбриолог тщательно проверяет качество эмбрионов. При любых изменениях структуры и функциональной активности бластоцисты выбрасываются. Чтобы увеличить шансы на беременность, область бластоцисты искусственно повреждается, эта процедура называется штриховкой. На самом деле перенос эмбрионов осуществляется без анестезии в стерильных условиях. Манипуляция абсолютно безболезненна.


Обученную женщину помещают на гинекологическое кресло. После медицинского осмотра шейку матки обнажают в зеркале и смывают цервикальной слизью. Через цервикальный канал в полость матки вводят эластичный катетер. Нажимая на поршень прикрепленного шприца, врач переносит эмбрионы в полость матки. Все действия врача контролируются ультразвуком. В течение часа после процедуры пациенту следует спокойно лечь. Тогда ей разрешается вести привычный образ жизни, но без сильных физических и психоэмоциональных нагрузок. На третьем этапе женщине назначают гормональную поддержку прогестероном для предотвращения отторжения эмбриона. При наступлении беременности поддерживающий курс длится до конца первого триместра, в некоторых случаях — до 20 недель беременности.
Подробнее о том, как себя вести после передачи, читайте в этом материале — обратите внимание на altravita-ivf.ru)
Выделения после ЭКО
Выделения из влагалища после ЭКО — естественный процесс, вызванный изменением гормонального фона. По количеству и характеру выделений можно косвенно судить об особенностях течения беременности на ранних сроках. Повышение вязкости и количества вагинального секрета может быть связано с приемом женщиной гормональных средств и искусственным поддержанием необходимого уровня кислотности в репродуктивных органах.


На девятые сутки после переноса эмбрионов выделения могут быть следующими:
-
коричневый (кремовый, бледно-розовый, бежевый);
-
повышенная вязкость;
-
низкий объем;
-
без запаха.
В то же время при появлении этого симптома у женщин могут появиться и другие признаки беременности. Многие пациенты испытывают боли в животе, головокружение и тошноту на 9-й день после переноса эмбриона.
Патологический вагинальный секрет после ЭКО
Причиной появления некоторых видов выделений из влагалища могут быть не физиологические, а патологические факторы. К основным признакам нефизиологических изменений в организме относятся:
-
выделение вязкого желто-зеленого секрета;
-
неприятные ощущения в области половых органов (зуд, жжение);
-
потеки секрета крови на 9-е сутки после экстракорпорального оплодотворения;
-
творожные выделения с неприятным запахом.
Появление желто-зеленой слизи связано с развитием инфекции в репродуктивных органах. При появлении этого симптома следует обратиться за помощью к специалисту. Преждевременная реакция на проблему может стать причиной замерзания беременности или ее патологического течения.


Наиболее опасны ярко-красные или коричневые выделения из влагалища с 14-го дня после переноса бластоцисты. Симптомы могут быть вызваны:
-
отторжение эмбриона;
-
замерзание плода;
-
недостаточная гормональная поддержка.
Если небольшое количество секрета с незначительными примесями крови появляется раньше, чем через 12-14 дней после переноса эмбриона, беспокоиться не о чем. В большинстве случаев это указывает на имплантационное кровотечение, которое не угрожает жизни матери или плода.
Как проходит процедура
В день пункции эмбриолог исследует сперму в лаборатории. Перед добавлением спермы в среду с ооцитами ее обрабатывают средствами для удаления семенной плазмы, очищают, центрифугируют, затем под микроскопом, определяют качество спермы и отправляют в инкубатор. Это делается для получения полных и подвижных сперматозоидов. Полученные ооциты исследуются эмбриологом вместе с врачом-репродуктологом под микроскопом и отбирают лучшие, способные к оплодотворению, которые затем переносятся в инкубатор с пониженным содержанием кислорода и соблюдением оптимальных условий для культивирования. Они воссоздают естественную среду в организме будущей мамы. Эмбрионы подвержены загрязнению на молекулярном уровне, поэтому лаборатория строго контролирует чистоту и качество воздуха. Для этого используется уникальная многоступенчатая система фильтрации. Благодаря этому для эмбрионов создается стерильная атмосфера.
Оплодотворение клеток проводят через несколько часов после пункции. Начальные этапы ИКСИ выполняются как стандартный цикл ЭКО. С помощью ИКСИ эмбриолог находит сперматозоиды (отбираются подвижные сперматозоиды с наилучшей морфологией), обездвиживает их, «всасывает» их и вводит в само яйцо с помощью микроиглы. В этом случае ооцит фиксируется в определенном положении с помощью микропипетки (удерживается) с противоположной стороны. Эта процедура требует аккуратности и осторожности, а для ее выполнения необходим специальный микроманипулятор.
Эта последовательность действий повторяется отдельно для каждого полученного яйца. Мембрана ооцита эластична, и минимальное раскрытие микроиглы быстро сжимается благодаря этому свойству мембраны. Кроме того, в инкубаторе растут зародыши отдельными каплями специальной среды. Осуществляется обязательный ежедневный мониторинг их развития. Ученые-репродуктологи и эмбриологи решают вместе еще три важных вопроса: когда, сколько и какие эмбрионы посадить.
Сколько времени требуется эмбриону на имплантацию?
Начало имплантации приходится на 6-7 день после оплодотворения. Имплантация эмбриона в матку занимает несколько дней. Для этого слизистая оболочка должна изменить свою структуру. Под действием женских половых гормонов он становится более гибким и появляется больше кровеносных сосудов.
На первом этапе зародыш соприкасается со слизистой оболочкой, а на завершающей стадии начинает в ней прорастать. Таким образом, завод завершен. Имплантация эмбриона обычно происходит между 6 и 12 днями его развития.
Симптом имплантации эмбриона – кровотечение
Незначительное кровотечение часто возникает одновременно с менструацией. По этой причине оба процесса легко спутать. Кровотечение может быть ранним признаком беременности и возникает у 1 из 3 женщин. Оно связано с нарушением стенки кровеносного сосуда при имплантации эмбриона в стенку матки. Симптом, ошибочно связанный с менструацией, затрудняет расчет срока родов.
Также стоит помнить, что кровотечение во время беременности возникает по другим причинам. Некоторые из них требуют немедленной медицинской помощи, так как опасны для здоровья и даже жизни беременной женщины и плода. Примером может служить внематочная беременность, которая обычно приводит к выкидышу или разрыву трубки.
Как происходит имплантация эмбриона в матку после ЭКО?
Проблема бесплодия затрагивает около 10-15% пар в мире. Но есть метод, повышающий вероятность беременности: экстракорпоральное оплодотворение.
Процесс имплантации эмбриона после переноса очень похож на процесс естественного зачатия. Однако in vitro в лабораторных условиях возможно сочетание половых клеток. Трехдневный эмбрион обычно имплантируется в эндометрий через 4-6 дней после переноса, а пятидневный эмбрион — через 2-3 дня.
После ЭКО женщинам следует придерживаться рекомендаций гинеколога и оставаться в постоянном контакте с врачом до родов.
Какие эмбрионы отбираются для переноса?
Это очень важное решение. Его принимает эмбриолог, оценивая эмбрионы непосредственно перед переносом. Лучшая стадия развития — утро третьего дня, примерно через 65 часов после ЭКО + ИКСИ. Это стадия из 8 клеток. До этого развитие эмбриона происходит за счет резервов «материнских» ресурсов, которые накапливаются в процессе роста и созревания яйца. Его дальнейшее развитие зависит от того, какой геном образовался и как долго происходит переход развития на новую стадию, а также зависит дальнейший рост эмбриона. Именно в этот период (стадия 4-8 бластомеров) происходит угасание развития многих эмбрионов из-за ошибок в геноме, которые перешли из клеток родителей или возникли при их слиянии.
К 5-му дню внутри эмбриона образуется полость, заполненная жидкостью, увеличиваясь в размерах, а затем формируется бластоциста. Кроме того, в одной и той же бластоцисте клетки делятся на два типа: те, из которых в дальнейшем формируется плод (эмбриобласт), и те, из которых образуется плацента (трофобласт). Трофобласты отвечают за имплантацию эмбриона, то есть его прикрепление к эндометрию. Плацента дает начало экстраэмбриональным оболочкам плода.
Ощущения после переноса эмбрионов и диагностика беременности
Тест на беременность или тест на ХГЧ (хорионический гонадотропин человека) проводится через 14 дней после переноса эмбриона. Анализ крови позволяет определить уровень гормона, выделяемого эмбрионом в случае успешной имплантации и наступления долгожданной беременности. На 14 день уровень гормона достигает определенных значений, и по полученным результатам анализов можно судить о наступлении беременности. Гормональный фон определяется в мЕд / мл плазмы крови. Результат теста положительный, когда значения ХГЧ выше 25 мЕд / мл, отрицательный — когда показатель ниже 5 мЕд / мл.
Этот тест следует проводить вместе с ультразвуком, так как это не является надежным диагностическим признаком. Чаще всего его применяют для наблюдения за развитием беременности и для диагностики внематочной беременности. У большинства беременных (86% случаев) уровень ХГЧ в крови удваивается каждые 48-72 часа. Однако повышенная концентрация гормона может проходить не так быстро, что не может быть признаком того, что у женщины будет нездоровый ребенок. Все зависит от индивидуальных особенностей организма.
Уровень ХГЧ повышается в течение первых четырех недель, удваиваясь каждые 2-3 дня. На 6-7 неделе его рост немного замедляется — удвоение происходит каждые 3-4 дня. На 9-10 неделе уровень гормона в организме значительно снижается. Если беременность не наступает, менструация начинается через несколько дней после переноса эмбриона. В этом случае прием гормональных препаратов необходимо прекратить.
Симптом имплантации эмбриона – сокращения матки
Легкая, многодневная боль внизу живота свидетельствует об имплантации эмбриона. Обычно сокращения матки мягкие и не должны мешать нормальному функционированию. Они часто напоминают легкие менструальные спазмы. В наши дни желательно отказаться от различных форм физических нагрузок.
Чтобы подтвердить имплантацию эмбриона, необходимо провести обследование и в дальнейшем проконсультироваться с гинекологом. Благодаря посещению специалиста можно будет найти ответы на важные вопросы о дальнейшем течении беременности.
Когда нужно сделать тест на беременность?
Многие женщины, долгое время пытающиеся забеременеть, не могут дождаться двух желанных полосок. Тем не менее, вам следует подождать до первого теста на беременность примерно через 7 дней после полового акта. Если сделать это слишком рано, это не удастся. Лучшее время для проведения домашнего теста — это когда ваш ожидаемый период составляет около 14 дней после овуляции.
В случае сомнений следует обратиться в поликлинику и сдать кровь в лабораторию для диагностики уровня хорионического гонадотропина в крови. Концентрация бета-ХГЧ с высокой точностью указывает, на какой неделе беременности находится женщина. В случае переноса эмбриона in vitro уровень гонадотропина определяется даже через одну неделю.
Наиболее надежный результат переноса возможен примерно через 10-14 дней после процедуры.
Криопротокол с замещающей гормонотерапией
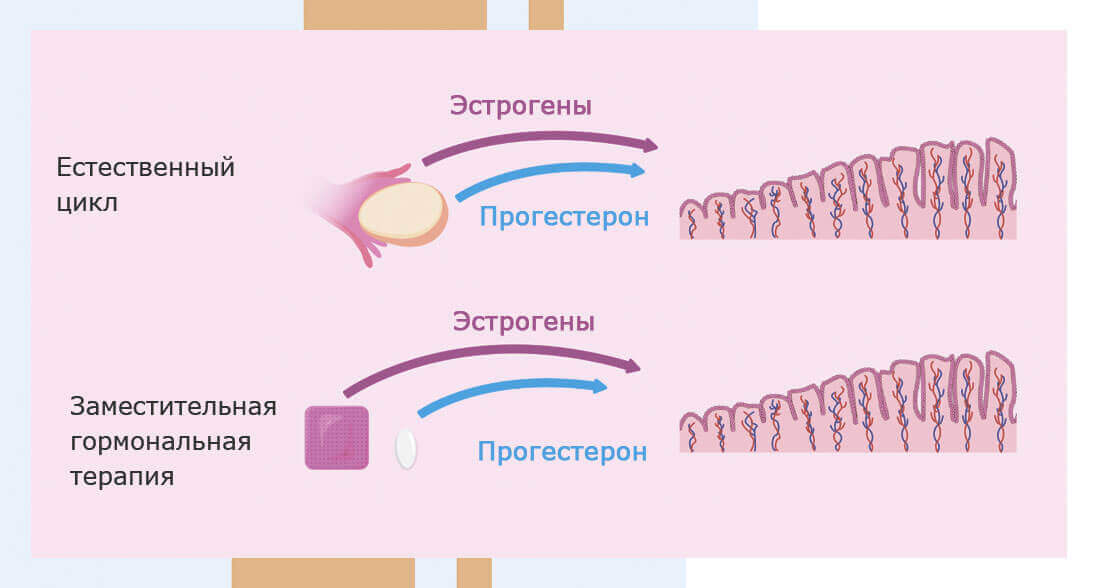
Сегодня репродуктологи используют два варианта процедуры: с блокадой гипофиза или без нее. В первом случае женщине назначают препараты, исключающие влияние гипофиза на репродуктивную функцию яичников, а этапы менструального цикла воспроизводятся искусственно, с помощью гормонов. За ростом и развитием эндометрия следят с помощью ультразвука. Как только его толщина станет достаточной для имплантации эмбриона, женщине назначают прогестерон. На 5-6 день приема прогестерона проводят криоперенос. Во втором случае алгоритм криопротокола аналогичен предыдущему, но женщине не назначают блокаторы гипофиза.
Показаниями к применению криопротокола для заместительной гормональной терапии являются:
- возраст женщины старше 35 лет;
- отсутствие естественной овуляции;
- нерегулярные периоды;
- функциональная недостаточность яичников;
- слабая реакция яичников на гормональную стимуляцию.
Криопротокол по ЗГТ показан женщинам с нижним эндометрием.


Описание процедуры переноса эмбрионов
Персонал клиники должен соблюдать ряд правил при выполнении процедуры переноса эмбриона:
-
строгая стерильность оборудования и инструментов, контактирующих с биологическими тканями;
-
проверить эмбриотоксичность материалов, контактирующих с эмбрионами;
-
поддержание необходимой температуры, контроль pH, осмолярности и газового состава компонентов с зародышами;
-
оперативность работы с эмбрионами на всех этапах.
Первым шагом при переносе эмбриона является идентификация пациента. На гинекологическом кресле в положении лежа на спине проводится процедура обработки влагалища дистиллированной водой. Не допускается использование антибиотиков и антисептиков.
Отобранные эмбрионы до переноса хранятся в инкубаторе, где поддерживается необходимый температурный режим компонентов. В начале процедуры эмбриолог вскрывает упаковку стерильных катетеров. Жесткий внешний катетер вводится в цервикальный канал шейки матки специалистом-репродуктологом и используется в качестве направляющей для мягкого катетера с эмбрионами.
Второй шаг — загрузить эмбрионы в катетер. Эмбриолог берет необходимое для переноса количество среды в шприц, вводит его в полость внутреннего катетера и медленно нажимает на поршень, высвобождая зародыши и пузырьки воздуха. После этого, не отпуская поршень, репродуктолог извлекает катетеры и передает их эмбриологу для осмотра.
В 1% случаев эмбрионы могут оставаться в катетере. В этом случае процедура повторяется снова. Если обнаружено больше эмбрионов, перенос повторяется на 0,5 см ближе, чем предыдущий. Важное условие — эффективность всех манипуляций. Длительное нахождение эмбрионов в неоптимальных условиях может привести к снижению их жизнеспособности.
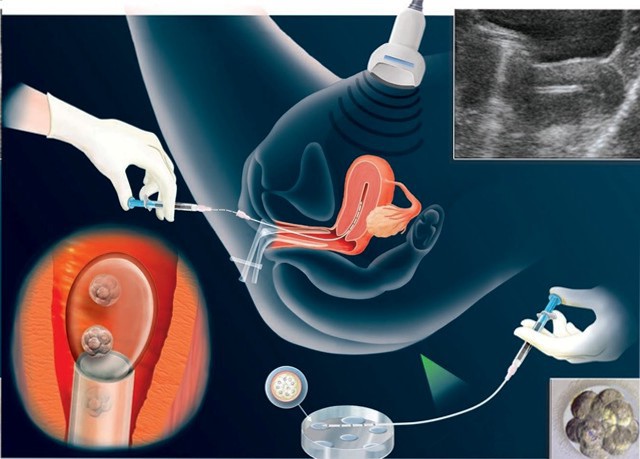

Процесс реимплантации эмбрионов в матку
За успехом мероприятия следят с помощью УЗИ. Ориентиром для места инъекции эмбриона являются пузырьки воздуха. Попадая в матку одновременно с зародышами, они помогают им занять наиболее выгодное положение.
Женщинам в возрасте до 35 лет сейчас имплантируют 2-3 эмбриона одновременно с первой попыткой ЭКО. С одной стороны, такое количество увеличивает шансы на трансплантацию, но в то же время связано с риском нежелательной многоплодной беременности. Мировая репродуктивная медицина пытается сократить количество эмбрионов в инфузии до одного, но для этого не все разработки и исследования в этой области медицины завершены.
Эмбрионы переносятся в полость матки с внешней гормональной поддержкой. После этой процедуры используются препараты прогестерона, улучшающие секреторную функцию эндометрия (внутренней оболочки матки), что, в свою очередь, увеличивает шансы на успешную трансплантацию эмбриона. Прогестерон также способствует сильному сокращению цервикального канала, что значительно снижает вероятность выкидыша. При успешной трансплантации эмбриона прием прогестерона увеличивается до 14-15 недель. Тогда плацента возьмет на себя естественное производство этого важного гормона. В это время проводится анализ на хорионический гонадотропин, который стимулирует выработку прогестерона.
Подготовка
Перед вводом криопротокола врач должен изучить состояние женской репродуктивной системы и ее гормональный статус — это единственный способ убедиться, что женщина справится с повышенным стрессом в виде беременности и родов.
Перед криопротоколом женщина должна пройти следующие анализы:
- общий анализ крови и мочи;
- определение группы крови и резус-фактора;
- биохимический анализ крови;
- обследование на сифилис, ВИЧ, гепатиты В и С, вирус простого герпеса;
- определение антител к вирусу краснухи, цитомегаловирусу, токсоплазмозу;
- микроскопическое исследование мазков из уретры, влагалища и шейки матки;
- диагностика хламидиоза, микоплазмоза, вируса папилломы человека методом ПЦР;
- уЗИ щитовидной железы, молочных желез;
- ЭКГ;
- флюорография;
- УЗИ органов малого таза.
Женщинам старше 35 лет рекомендуется пройти маммографию. По показаниям проводят гистероскопию с биопсией эндометрия и последующее патоморфологическое исследование материала, культуральное исследование выделений из влагалища, гистерографию. В день переноса эмбриона женщине следует принять гигиенический душ, постараться не волноваться и настроиться на положительный результат. За 2 часа до процедуры необходимо выпить стакан чистой воды без газа, чтобы мочевой пузырь на момент переноса был умеренно полным.
Самочувствие и ощущения после подсадки эмбрионов


Женщины, получившие эмбрионы, по-разному описывают свое благополучие. Часто ощущения вообще не возникают, что, к сожалению, многими из них воспринимается как тревожный сигнал. Но практика показывает, что наступление беременности никак не связано с наличием или отсутствием специфических ощущений.
При этом пациенты могут жаловаться на боли внизу живота, спонтанную тошноту и рвоту, нарушения сна, перепады настроения, увеличение груди и повышенную чувствительность, общую слабость, выделения, головокружение.
Наличие вышеперечисленных эффектов допускается после переноса эмбриона в матку. Они не являются верными признаками беременности, но они не действуют как тревожные признаки, такие как сильная боль внизу живота и поясницы, головные боли, отеки под глазами и отеки. Эти симптомы, если они не вызваны явными причинами, кроме экстракорпорального оплодотворения, могут указывать на гиперстимуляцию яичников, которая требует немедленных действий.
Умеренные тянущие боли внизу живота терпимы и довольно часто возникают у женщин после процедуры имплантации. Это связано с тем, что во время переноса эмбриона специальный гибкий катетер мог немного повредить слизистую оболочку шейки матки.
Процесс трансплантации эмбриона у некоторых женщин может сопровождаться ноющими болями в области лобка. Часто в это время из влагалища выделяются светло-розовые выделения, которые женщины могут принять за менструацию на начальном этапе.
Гормональный баланс меняется после переноса эмбриона. В результате естественные выделения из влагалища могут изменить свою обычную текстуру, утолщаться или изменить цвет. Причиной изменений секретируемой слизи также может быть микротравма, полученная в процессе переноса. Но эти выделения не должны иметь запаха, что является признаком нарушения микрофлоры влагалища.
Около трети женщин, оплодотворенных технологией ЭКО, замечают увеличение выделений и изменение их консистенции в течение 6–12-дневного периода. Но эти изменения незначительны. Если выделения стали слишком обильными и приобрели необычный запах, то следует сообщить об этом врачу.
Что делать после перевода
- https://littleone.com/publication/0-7873-oshchushcheniya-posle-udachnogo-protokola-eko
- https://AltraVita-IVF.ru/stati/krioperenos-posle-neudachnogo-eko.html
- https://oxy-center.ru/stati/patsientam/sekrety-khoroshikh-rezultatov-v-programmakh-eko-iksi/
- https://www.eko-orel.ru/patsientam/66-oschuscheniya-posle-perenosa-embrionov.html
- https://abort-spb.ru/simptomy-implantacii-jembriona-pri-beremennosti/
- https://klinika.k31.ru/napravleniya/eko/posle-eko/9-den-posle-perenosa-embrionov/
- https://KRMed.ru/articles/povedenie_posle_perenosa_embriona_pri_eko.html